La perte d’une ou plusieurs dents constitue bien plus qu’un simple désagrément esthétique. Elle engendre des conséquences fonctionnelles majeures qui affectent la mastication, l’élocution et même l’intégrité osseuse de la mâchoire. Face à cette problématique, la dentisterie moderne offre aujourd’hui un arsenal thérapeutique diversifié et performant. Les techniques de remplacement dentaire ont considérablement évolué ces dernières décennies, permettant de restaurer non seulement l’apparence du sourire, mais également la fonction masticatoire dans sa globalité. Comprendre les différentes options disponibles devient essentiel pour choisir la solution la plus adaptée à votre situation clinique spécifique.
Les avancées technologiques en implantologie et en prosthodontie ont révolutionné les approches thérapeutiques. Que vous ayez perdu une seule dent suite à un traumatisme, plusieurs dents en raison d’une maladie parodontale, ou que vous fassiez face à un édentement complet, des solutions existent pour répondre précisément à vos besoins. Le choix entre les différentes options dépendra de multiples facteurs : l’état de votre santé bucco-dentaire, la qualité et la quantité d’os disponible, vos attentes esthétiques et fonctionnelles, ainsi que votre budget.
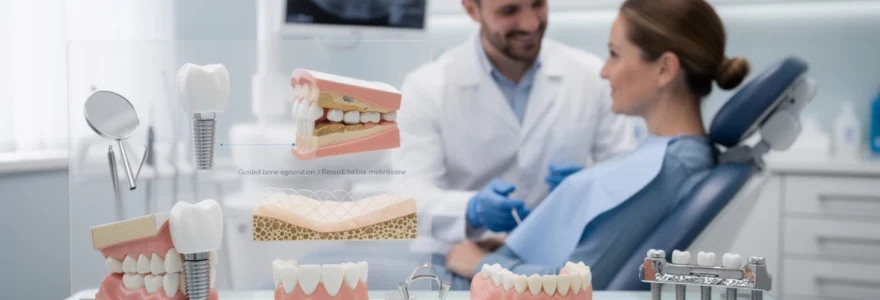
L’implant dentaire unitaire en titane : protocole chirurgical et ostéointégration
L’implant dentaire unitaire représente aujourd’hui la solution de référence pour remplacer une dent manquante isolée. Cette technique repose sur l’insertion chirurgicale d’une racine artificielle directement dans l’os alvéolaire, créant ainsi un ancrage solide et pérenne. Le processus d’ostéointégration, découvert par le professeur Brånemark dans les années 1960, constitue le fondement biologique de cette approche. Durant cette phase cruciale, les cellules osseuses viennent coloniser la surface de l’implant, créant une fusion intime entre le titane et le tissu osseux vivant.
Le protocole chirurgical standard s’effectue en plusieurs étapes bien définies. Après une analyse radiographique tridimensionnelle par cone beam, le chirurgien-dentiste procède à l’incision de la gencive et prépare le site implantaire par forage progressif. L’implant est ensuite inséré avec un couple de serrage précis, généralement supérieur à 35 Ncm pour envisager une mise en charge immédiate. Une vis de couverture protège ensuite l’implant durant la période de cicatrisation, qui s’étend typiquement sur trois à six mois. Cette temporisation permet d’obtenir une stabilité secondaire optimale avant la phase prothétique.
La vis en titane grade 4 et grade 5 : propriétés biocompatibles et taux de réussite
Les implants dentaires sont majoritairement fabriqués en titane Grade 4 ou Grade 5, deux alliages présentant des caractéristiques mécaniques et biologiques exceptionnelles. Le titane Grade 4, aussi appelé titane commercialement pur, offre une biocompatibilité remarquable avec un taux de réussite dépassant 95% sur dix ans. Sa surface peut être modifiée par sablage, mordançage acide ou traitement au laser pour augmenter la rugosité et favoriser l’adhésion cellulaire.
Le titane Grade 5, également désigné sous l’appellation Ti-6Al-4V, intègre de l’aluminium et du vanadium dans sa composition. Cet alliage présente une résistance mécanique sup
érieure, ce qui le rend particulièrement adapté aux zones de forte sollicitation, comme les molaires. Grâce à ces propriétés, les implants en titane Grade 4 et Grade 5 résistent très bien aux contraintes de mastication quotidiennes, même chez les patients présentant un bruxisme modéré. Les études longitudinales montrent des taux de survie implantaire compris entre 94 et 98 % à 10 ans, à condition d’une hygiène bucco-dentaire rigoureuse et de contrôles réguliers. En pratique clinique, le choix entre ces deux qualités de titane se fait en fonction de la densité osseuse, de la position de l’implant et des contraintes occlusales prévues.
Le pilier prothétique et la couronne en zircone monolithique
Une fois l’ostéointégration obtenue, l’implant dentaire est équipé d’un pilier prothétique, aussi appelé abutment, qui fait le lien entre la racine artificielle et la couronne. Ce pilier peut être standardisé ou entièrement personnalisé en CFAO (conception et fabrication assistées par ordinateur) afin d’optimiser l’émergence au niveau de la gencive et l’esthétique finale. Les piliers en titane restent la référence en secteur postérieur, tandis que les piliers en zircone sont privilégiés en secteur antérieur pour leur teinte blanche et leur intégration gingivale.
La couronne en zircone monolithique s’impose de plus en plus comme une solution de choix pour remplacer une dent manquante. Contrairement aux céramo-métalliques traditionnelles, la zircone monolithique est usinée dans un bloc unique, sans couche de céramique de stratification susceptible d’ébrèchement. Elle offre une excellente résistance à la fracture, une usure limitée et une esthétique très satisfaisante, surtout avec les zircones de dernière génération multichromatiques. Pour le patient, cela se traduit par une dent de remplacement stable, durable et visuellement très proche d’une dent naturelle.
Sur le plan fonctionnel, la couronne sur implant permet de restaurer une occlusion équilibrée et de répartir correctement les forces masticatoires. Le chirurgien-dentiste ajuste minutieusement les points de contact avec les dents adjacentes et antagonistes afin d’éviter les surcharges. Une analogie souvent utilisée est celle d’une cheville fixée dans un mur : l’implant est la cheville, le pilier la vis et la couronne l’objet solidement fixé. Bien posée et bien entretenue, cette reconstruction peut fonctionner pendant plusieurs décennies sans nécessiter de reprise majeure.
La technique de régénération osseuse guidée par membrane résorbable
Lorsque le volume osseux est insuffisant pour accueillir un implant dentaire unitaire, la régénération osseuse guidée (ROG) constitue une solution prévisible. Cette technique consiste à combler le défaut osseux à l’aide d’un biomatériau (xénogreffe, allogreffe ou substitut synthétique) et à le recouvrir d’une membrane résorbable qui agit comme une barrière sélective. L’objectif est de permettre aux cellules osseuses de coloniser la zone à reconstruire, tout en excluant le tissu conjonctif et l’épithélium gingival.
Les membranes résorbables, généralement à base de collagène, présentent l’avantage de disparaître progressivement sans nécessiter de seconde intervention chirurgicale pour leur retrait. Elles sont choisies en fonction de leur temps de résorption, de leur rigidité et de leur capacité à maintenir un espace stable au-dessus du greffon. Dans les cas de défauts de faible à moyenne importance, la ROG peut être réalisée concomitamment à la pose de l’implant, ce qui réduit la durée globale du traitement.
Concrètement, on peut comparer la régénération osseuse guidée à la mise en place d’un coffrage autour d’un béton en cours de prise. La membrane joue le rôle du coffrage, maintenant les particules de greffe en place et protégeant le chantier biologique durant les premières semaines de cicatrisation. Après 4 à 9 mois, selon l’étendue de la reconstruction, l’os néoformé présente une densité suffisante pour supporter de manière fiable l’implant dentaire. Cette étape est particulièrement cruciale au maxillaire antérieur, où l’épaisseur osseuse vestibulaire conditionne le résultat esthétique final.
Le sinus lift ou élévation sinusale pour les implants maxillaires postérieurs
Dans la région postérieure du maxillaire, la pose d’implants dentaires est souvent compromise par la proximité du sinus maxillaire et la résorption progressive de l’os alvéolaire après les extractions. Le sinus lift, ou élévation sinusale, permet de recréer une hauteur osseuse suffisante entre la crête alvéolaire et le plancher sinusien. Cette intervention consiste à soulever délicatement la membrane de Schneider qui tapisse le sinus et à interposer un biomatériau sous cette membrane, créant ainsi un nouveau volume osseux potentiel.
Deux approches principales sont utilisées : la voie latérale (fenestration osseuse sur la paroi du sinus) et la voie crestale (par le site de forage implantaire). La technique latérale est privilégiée lorsque la hauteur osseuse résiduelle est très faible (souvent inférieure à 4 mm), tandis que la technique crestale est réservée aux cas où l’on dispose déjà d’une certaine hauteur. Selon la situation, les implants peuvent être placés dans le même temps opératoire ou après une période de cicatrisation de 6 à 9 mois.
Pour le patient, le sinus lift ouvre la voie au remplacement de molaires maxillaires manquantes depuis plusieurs années, là où l’os s’est fortement résorbé. Bien que cette chirurgie soit plus invasive qu’une pose d’implants standard, elle affiche des taux de succès très élevés dans les études cliniques. Une bonne sélection des cas, une préparation préopératoire minutieuse et un suivi post-opératoire rigoureux sont cependant indispensables pour limiter les risques de complications sinusiennes.
Le bridge dentaire collé maryland et le bridge traditionnel scellé
Lorsque l’implant dentaire n’est pas envisageable ou pas souhaité, le bridge dentaire reste une alternative fiable pour remplacer une dent manquante. Deux grandes familles se distinguent : le bridge collé de type Maryland, peu invasif, et le bridge traditionnel scellé, plus robuste mais plus mutilant pour les dents piliers. Le choix entre ces deux solutions dépendra notamment de l’emplacement de la dent absente, de l’intégrité des dents adjacentes et des attentes esthétiques.
Le bridge Maryland repose sur des ailettes métalliques ou céramiques collées sur la face interne des dents voisines, avec une préparation minimale de l’émail. Il est particulièrement indiqué pour remplacer une incisive ou une prémolaire chez un patient jeune, en attendant un implant ou comme solution à moyen terme. À l’inverse, le bridge traditionnel scellé implique la réalisation de couronnes complètes sur les dents piliers, ce qui nécessite une réduction plus importante de la structure dentaire mais offre une stabilité supérieure, notamment en secteur postérieur.
Le bridge cantilever pour remplacer une molaire distale
Le bridge cantilever est une variante particulière où la dent de remplacement n’est supportée que par un seul pilier, au lieu de deux. Cette configuration peut être envisagée pour remplacer une molaire distale lorsque seule la dent mésiale est encore présente et en bon état. Le principe est similaire à une console architecturale : la charge est supportée d’un seul côté, ce qui impose des contraintes mécaniques spécifiques.
En clinique, le bridge cantilever nécessite une analyse occlusale très fine pour éviter les surcharges et les leviers défavorables. Il est généralement déconseillé en présence de parafonctions (serrage, grincement) ou lorsque la hauteur clinique de la dent pilier est réduite. Néanmoins, bien planifié, il peut constituer une alternative intéressante à l’implant dentaire dans des zones où une intervention chirurgicale n’est pas souhaitée ou contre-indiquée.
Pour le patient, l’avantage principal du bridge cantilever est d’éviter le recours à un implant dans des secteurs anatomiquement complexes, comme la région proximale au nerf alvéolaire inférieur ou au sinus maxillaire. Il permet aussi de limiter le nombre de dents sacrifiées par rapport à un bridge traditionnel à plusieurs piliers. Une surveillance régulière s’impose toutefois pour contrôler la stabilité de la dent pilier et l’intégrité du ciment de scellement.
Les armatures en alliage chrome-cobalt versus zircone pour bridges
Le succès à long terme d’un bridge repose en grande partie sur la qualité de son armature interne, qui doit associer rigidité, biocompatibilité et précision d’adaptation. Historiquement, les alliages métalliques à base de nickel-chrome ont été largement utilisés, mais les préoccupations allergiques liées au nickel ont progressivement orienté la profession vers des alliages chrome-cobalt. Ces derniers présentent une excellente résistance mécanique, une bonne tolérance tissulaire et un coût relativement modéré.
La zircone, quant à elle, s’est imposée comme une alternative hautement esthétique, en particulier pour les bridges situés en zone visible. Usinée par CFAO, elle offre une grande précision d’ajustage et une couleur intrinsèquement blanche, ce qui permet d’éviter les ombres grisâtres parfois observées avec les armatures métalliques. Toutefois, la zircone reste plus coûteuse et nécessite un design prothétique rigoureux pour éviter les fractures, notamment sur de longues portées.
Dans la pratique, il n’existe pas de matériau « universel » pour tous les bridges. En secteur postérieur, soumis à de fortes charges, l’alliage chrome-cobalt reste souvent privilégié pour sa robustesse, éventuellement recouvert de céramique pour l’esthétique. En secteur antérieur, la zircone constitue fréquemment le matériau de choix afin d’optimiser le rendu visuel, surtout chez les patients exigeants sur le plan esthétique. Une discussion détaillée avec votre praticien vous permettra de peser ces différents paramètres.
La préparation des dents piliers et réduction coronaire minimale
La préparation des dents piliers représente une étape déterminante dans la réalisation d’un bridge dentaire. L’objectif est de réduire la couronne naturelle de manière uniforme afin de ménager l’espace nécessaire pour l’armature et la céramique, tout en préservant un maximum de tissu sain. On parle de réduction coronaire minimale lorsque le praticien s’efforce de limiter les sacrifices tissulaires, notamment en émail, afin de protéger la vitalité pulpaire.
Les préparations modernes privilégient des profils de type épaulement ou épaulement biseauté, qui offrent un meilleur soutien à la céramique et une meilleure lisibilité au niveau de la limite cervicale. L’utilisation de loupes ou de microscopes opératoires, associée à des fraises calibrées, permet d’obtenir des réductions très contrôlées. Une bonne gestion des axes d’insertion est également essentielle pour garantir que le bridge puisse être mis en place et retiré (en phase d’essayage) sans contraintes excessives.
Pour le patient, une préparation respectueuse des tissus se traduit par un risque réduit de sensibilité post-opératoire et une meilleure longévité des dents piliers. Il est important de rappeler qu’un bridge, aussi performant soit-il, repose sur la santé des dents qui le supportent : une carie ou une fracture sur un pilier compromet l’ensemble de la prothèse. D’où l’importance d’une hygiène méticuleuse et de contrôles réguliers après la pose.
La prothèse amovible partielle à châssis métallique et résine acrylique
Lorsque plusieurs dents sont manquantes sur une même arcade, mais que des dents résiduelles demeurent, la prothèse amovible partielle constitue une option thérapeutique économique et modulable. Elle associe généralement un châssis métallique rigide, souvent en chrome-cobalt, et des selles en résine acrylique qui supportent les dents artificielles. Cette architecture offre un bon compromis entre stabilité, légèreté et facilité d’adaptation.
Contrairement aux prothèses complètes, la prothèse partielle s’appuie à la fois sur les gencives et sur les dents restantes, grâce à des crochets ou des attachements spécifiques. Elle peut être retirée quotidiennement pour l’hygiène, ce qui facilite le nettoyage des surfaces dentaires et des tissus muqueux sous-jacents. Pour de nombreux patients, elle représente une solution transitoire avant des traitements plus définitifs, mais elle peut aussi constituer une option durable lorsqu’un implant ou un bridge fixe n’est pas envisageable.
Les crochets en acier inoxydable et attachements de précision
Les crochets en acier inoxydable assurent la rétention primaire de la prothèse amovible partielle en s’agrippant aux contre-dépouilles des dents piliers. Ils sont conçus pour offrir un équilibre délicat entre maintien et élasticité, afin de ne pas traumatiser les dents ni les gencives. Selon le cas, on choisit des crochets de type Adams, Ackers ou crochets en fil, chacun présentant des indications spécifiques en fonction de la forme de la dent et de la ligne de plus grand contour.
Pour améliorer l’esthétique, notamment en secteur antérieur, il est possible de recourir à des attachements de précision, totalement ou partiellement dissimulés dans les couronnes des dents piliers. Ces dispositifs, de type glissière, bouton-pression ou barre, permettent de supprimer les crochets visibles tout en maintenant une excellente stabilité. Ils nécessitent cependant une préparation prothétique plus complexe et un investissement financier plus important.
Du point de vue du confort, les patients s’habituent généralement en quelques jours à la présence des crochets et à l’insertion de la prothèse. Le praticien procède souvent à plusieurs séances d’ajustement pour éliminer les points de pression et optimiser la répartition des forces. Une bonne pédagogie est essentielle pour apprendre au patient les bons gestes d’insertion et de retrait, afin d’éviter toute déformation des crochets avec le temps.
La plaque palatine en résine thermoformée pour stabilité occlusale
Au maxillaire, la plaque palatine joue un rôle majeur dans la stabilité occlusale et la répartition des charges masticatoires. Sur une prothèse partielle à châssis métallique, cette plaque peut être en métal ajouré ou complétée par de la résine thermoformée, selon le design retenu. La résine thermoformée permet d’épouser très précisément le relief du palais, augmentant ainsi le confort et l’adhérence de la prothèse.
Une plaque palatine bien conçue agit un peu comme un pont de soutien répartissant le poids sur l’ensemble de la structure, plutôt que de concentrer les forces sur quelques dents résiduelles. Elle contribue également à la stabilité lors des mouvements latéraux et prolonge la durée de vie des dents piliers. Chez les patients présentant un palais très ogival ou des exostoses palatines, des adaptations spécifiques peuvent être nécessaires pour éviter les zones de frottement.
Du point de vue phonétique, une plaque palatine trop épaisse ou mal positionnée peut, au début, modifier légèrement certains sons, en particulier les consonnes linguales. Heureusement, la plupart des patients s’adaptent rapidement, en quelques jours à quelques semaines. Des amincissements ciblés de la résine peuvent aussi être réalisés lors des visites de contrôle pour optimiser à la fois la phonation et le confort.
Le stellite coulé et ses points d’appui sur les dents résiduelles
Le terme stellite désigne, en pratique clinique, la prothèse amovible partielle à châssis métallique réalisée en alliage chrome-cobalt. Ce châssis est obtenu par coulée de précision à partir d’un modèle réfractaire, ce qui permet de créer une structure fine, résistante et parfaitement adaptée à l’anatomie du patient. Les barres, selles et connexions majeures sont ainsi positionnées de manière stratégique pour optimiser la transmission des forces.
Les points d’appui sur les dents résiduelles, appelés appuis occlusaux ou cingulaires, sont indispensables pour empêcher l’enfoncement excessif de la prothèse dans la muqueuse lors de la mastication. Ils sont préparés sur l’émail des dents piliers et intégrés dans le dessin du châssis métallique. Cette répartition des charges contribue à protéger la gencive et l’os sous-jacent, tout en limitant les mobilités dentaires indésirables.
Pour vous, l’intérêt d’un stellite bien conçu réside dans sa finesse et sa légèreté, souvent bien supérieures à celles d’une prothèse entièrement en résine. La sensation en bouche est plus discrète, ce qui améliore l’acceptation au quotidien. En contrepartie, la réalisation d’un stellite demande un travail de laboratoire plus sophistiqué et implique généralement un coût plus élevé qu’une prothèse résine provisoire.
Le bridge complet sur implants all-on-4 et all-on-6
En cas d’édentement complet d’une mâchoire, le bridge complet sur implants de type All-on-4 ou All-on-6 représente une solution fixe particulièrement avancée. Le principe est de solidariser une arcade entière de dents prothétiques à seulement quatre ou six implants stratégiquement positionnés. Cette approche permet de réduire le nombre d’implants nécessaires, tout en offrant une excellente stabilité et une fonction masticatoire proche de celle des dents naturelles.
Les protocoles All-on-4 et All-on-6 sont conçus pour optimiser l’utilisation de l’os résiduel, notamment dans les zones antérieures où la densité osseuse est généralement meilleure. En inclinant certains implants, on augmente la distance inter-implantaire et donc le bras de levier prothétique, ce qui permet de supporter un bridge complet avec un nombre limité de piliers. Pour les patients édentés, c’est souvent l’occasion de dire adieu aux prothèses amovibles instables et de retrouver un sourire fixe en un temps relativement court.
Le protocole nobel biocare all-on-4 avec implants angulés à 30 degrés
Développé et popularisé par la société Nobel Biocare, le protocole All-on-4 repose sur la pose de deux implants antérieurs droits et de deux implants postérieurs angulés, généralement à 30 ou 45 degrés. Cette angulation permet d’éviter les structures anatomiques sensibles, comme le sinus maxillaire ou le nerf mandibulaire, tout en augmentant la surface de contact osseuse et la portée du bridge. Le résultat est une plateforme stable capable de supporter un bridge complet de 10 à 12 dents.
Ce protocole est souvent associé à une mise en charge immédiate, avec la pose d’une prothèse transitoire fixe le jour même ou dans les 48 heures suivant la chirurgie. Pour le patient, l’avantage est considérable : il évite une période prolongée d’édentement ou de port de prothèse amovible instable. Des études cliniques sur plus de 10 ans montrent des taux de survie des implants supérieurs à 95 % dans le cadre de ce protocole, à condition de respecter strictement les indications et les contre-indications.
Le All-on-4 n’est toutefois pas une solution « copier-coller » applicable à tous les cas. Une analyse 3D préalable par cone beam est indispensable pour évaluer la hauteur, l’épaisseur et la densité de l’os, ainsi que la relation avec les structures anatomiques. Dans certains cas, notamment en présence d’une résorption très avancée, un protocole All-on-6 ou une reconstruction osseuse préalable peut être préférable pour sécuriser le résultat à long terme.
La barre de conjonction transvissée en titane usiné CNC
Pour solidariser les implants entre eux et supporter la prothèse complète, une barre de conjonction en titane usiné par CNC (commande numérique par ordinateur) est souvent utilisée. Cette barre est conçue sur mesure à partir des empreintes numériques ou physiques de la mâchoire du patient, puis fraisée dans un bloc de titane de haute qualité. Elle assure une liaison rigide entre les implants et répartit uniformément les forces masticatoires sur l’ensemble de l’arcade.
La prothèse d’usage, qu’elle soit en résine renforcée ou en céramique sur armature, est ensuite transvissée sur cette barre, ce qui facilite les éventuelles interventions ultérieures. En cas de besoin, le praticien peut en effet déposer le bridge complet pour réaliser des réparations, des nettoyages approfondis ou des contrôles, puis le revisser avec un couple de serrage contrôlé. Pour le patient, cette configuration se traduit par une sensation de confort et de solidité très proche de celle de dents naturelles bien ancrées.
Sur le plan biomécanique, la barre de conjonction permet de limiter les contraintes sur chaque implant pris individuellement, ce qui réduit le risque de perte précoce. Elle fonctionne un peu comme la poutre maîtresse d’un bâtiment, qui répartit les charges sur plusieurs piliers au lieu de les concentrer sur un seul. Cette philosophie de conception contribue à la remarquable longévité des prothèses complètes sur implants lorsqu’elles sont correctement entretenues.
La mise en charge immédiate versus temporisation de trois mois
Un point clé dans les protocoles All-on-4 et All-on-6 concerne le choix entre une mise en charge immédiate et une temporisation classique de trois mois. La mise en charge immédiate consiste à visser une prothèse fixe transitoire dans les 24 à 48 heures suivant la pose des implants, à condition que la stabilité primaire soit suffisante (souvent un couple de plus de 35 Ncm). Cette approche offre un confort psychologique et social indéniable : vous sortez de la clinique avec des dents fixes dès le premier jour.
La temporisation de trois mois, en revanche, laisse aux implants le temps de s’ostéo-intégrer en relative tranquillité, sous une prothèse amovible ou une solution provisoire allégée. Elle est privilégiée lorsque la qualité osseuse est faible, lorsque les couples d’insertion sont insuffisants ou chez des patients présentant des facteurs de risque (tabagisme important, diabète mal contrôlé, etc.). Cette prudence vise à maximiser le taux de succès implantaire à long terme.
En pratique, la décision entre ces deux options se prend au cas par cas, en fonction des données cliniques recueillies le jour de la chirurgie et du bilan préopératoire. Votre praticien vous expliquera clairement les avantages, les limites et les conditions de chaque approche, afin que vous puissiez participer activement au choix thérapeutique. Dans tous les cas, une hygiène rigoureuse et des visites de contrôle régulières restent la clé pour pérenniser l’investissement réalisé.
Les facettes dentaires en composite et céramique pressée pour fermeture de diastème
Dans certains cas, remplacer une dent manquante n’est pas la seule option pour retrouver un sourire harmonieux. Lorsque l’espace est réduit ou que la dent a été extraite depuis longtemps, la fermeture de diastème par facettes dentaires peut constituer une alternative intéressante. Les facettes en composite ou en céramique pressée permettent de modifier la forme, la largeur et parfois la couleur des dents adjacentes afin de combler un espace inesthétique sans recourir à une prothèse de remplacement.
Les facettes en composite sont réalisées directement au fauteuil, par stratification de résine sur la surface dentaire préparée. Elles offrent une solution rapide, réversible et plus économique, idéale pour de petites corrections de forme ou de légers diastèmes. Les facettes en céramique pressée, quant à elles, sont fabriquées en laboratoire à partir d’empreintes et collées ultérieurement sur les dents. Elles présentent une meilleure stabilité de couleur, une résistance supérieure et une esthétique haut de gamme, surtout en secteur antérieur.
On peut comparer cette approche à un travail de carrossier sur une carrosserie légèrement déformée : plutôt que de changer la pièce entière, on redessine les contours pour retrouver une ligne harmonieuse. Les facettes ne remplacent pas une dent manquante à proprement parler, mais elles peuvent masquer un espace ou corriger un alignement en cas d’agénésie (dent jamais formée) ou d’extraction ancienne avec migration dentaire. Elles sont particulièrement adaptées aux patients soucieux d’un résultat très esthétique, sans chirurgie ni prothèse amovible.
La greffe osseuse autogène et biomatériaux synthétiques pour reconstruction alvéolaire
Enfin, lorsque la perte de dents s’accompagne d’une résorption osseuse importante, la reconstruction alvéolaire devient un préalable indispensable avant toute solution implantaire. La greffe osseuse autogène, prélevée sur le patient lui-même (menton, branche mandibulaire, voire crête iliaque dans les cas extrêmes), reste le « gold standard » en raison de son potentiel ostéogénique, ostéoinducteur et ostéoconducteur. Elle apporte non seulement un volume mécanique, mais aussi des cellules vivantes capables de produire un nouvel os.
Les biomatériaux synthétiques (phosphates de calcium, hydroxyapatite, verre bioactif) et les xénogreffes (os d’origine animale déprotéinisé) constituent des alternatives ou des compléments à l’os autogène. Ils agissent principalement comme des matrices ostéoconductrices, guidant la repousse osseuse du patient sans apporter de cellules en propre. Dans de nombreux cas, on associe une petite quantité d’os autogène à un substitut osseux pour bénéficier à la fois de la vitalité cellulaire et de la stabilité volumique.
Les techniques modernes de reconstruction alvéolaire vont de la simple augmentation horizontale à l’aide de blocs ou de particules jusqu’aux greffes de grande envergure avec fixation par vis et membranes de renfort. Les délais de cicatrisation varient de 4 à 12 mois selon l’ampleur du geste et la zone traitée. Pour le patient, ces étapes peuvent sembler longues, mais elles conditionnent directement la possibilité de poser des implants stables et correctement positionnés, tant sur le plan fonctionnel qu’esthétique.
Vous vous demandez si une greffe osseuse est réellement nécessaire dans votre cas ? Seul un examen clinique complet, complété par une imagerie 3D, permettra de répondre précisément à cette question. L’objectif de votre chirurgien-dentiste est toujours le même : recréer un socle osseux suffisamment solide pour accueillir des restaurations durables, qu’il s’agisse d’un implant unitaire, d’un bridge sur implants ou d’une réhabilitation complète de type All-on-4.